
Der soziale Preis der Covid-Maßnahmen
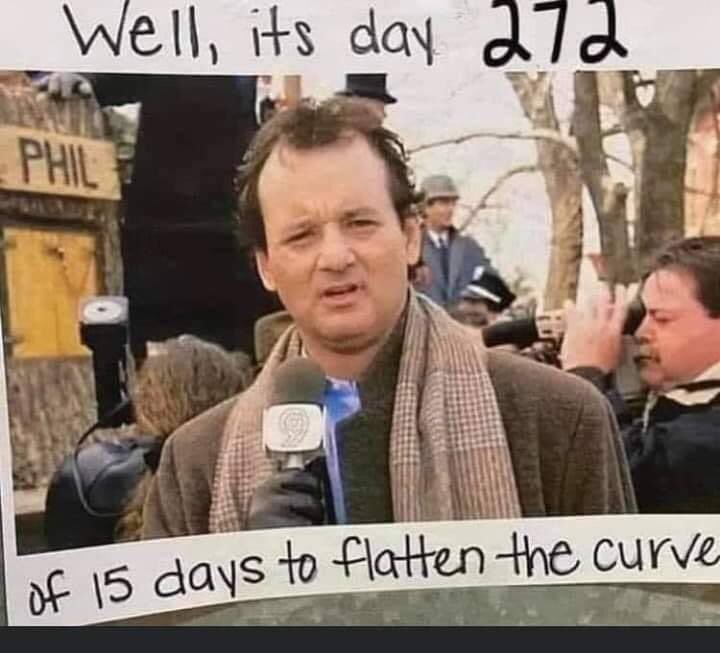
Über die psychosozialen und gesellschaftlichen Folgekosten der Covid-19-Maßnahmen und des Risikos totalitärer Entwicklungen.


Über die psychosozialen und gesellschaftlichen Folgekosten der Covid-19-Maßnahmen und des Risikos totalitärer Entwicklungen.

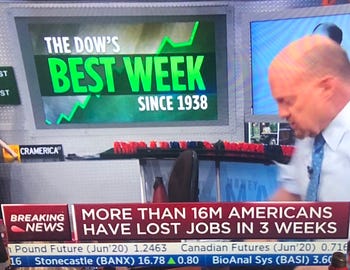
Dieser TV-Screenshot könnte die Absurdität der aktuellen Realität nicht besser verdeutlichen: die Börsenkurse steigen aufgrund des von den US- und EU-Zentralbanken neu gedruckten Geldes, und das obwohl die Arbeitslosenzahlen seit dem Monat März 2020 in die Höhe schnellten wie seit den 1930er-Jahren nicht mehr. Während also die Großkonzerne von den “Notmaßnahmen” und “Bailouts” (welche im […]

Laut einer Meta-Analyse einschlägiger US-Studien aus dem Zeitraum von 1987-2013 durch Forscher der Zürcher Hochschule für Angewandte Wissenschaften (ZHAW) und der Universitätsklinik für Psychiatrie, Psychotherapie und Psychosomatik in Salzburg steigt das Suizidrisiko unter der Anwendung von Antidepressiva verglichen mit einer von Scheinmedikamenten (Placebos) um den Faktor 2,5. In allen analysierten Studien begingen 0,8 Prozent der […]


Was ist der Unterschied zwischen dem Störungsbild der Depression und “schlechter Stimmung” bzw. “Traurigkeit”? Diese häufig gestellte Frage ist mitunter schwierig zu beantworten, und tatsächlich kann es alles andere als einfach sein, zu unterscheiden, ob es sich bei verschiedenen Zeichen von Niedergeschlagenheit oder etwa auch körperlichen Symptomen nicht tatsächlich im Grunde um eine Depression handeln […]


Der Flugzeugabsturz am 24. März 2015 hat die Weltöffentlichkeit schockiert – denn er wurde durch den Piloten, der sich (wie sich nachher herausstellte) aufgrund von schweren Depressionen in ärztlicher Behandlung befand, gezielt herbeigeführt. 150 Menschen kamen dabei ums Leben. Wie sich nun herausstellt, könnte der Grund für den psychischen Ausnahmezustand, in dem sich der Pilot […]


Einer britischen Studie zufolge ist die Zahl der Verurteilungen wegen Gewalttaten bei ehemaligen Soldaten dreimal so hoch wie in der männlichen Gesamtbevölkerung. Dies deckt sich mit Studien in den USA, wo Veteranen der Kriege im Irak und Afghanistan nach der Rückkehr in ihr ziviles Leben zu gewalttätigem Verhalten in der Familie neigen und häufig in […]


Das Universitätsklinikum Salzburg veröffentlichte kürzlich eine Studie, welche bei Depression und Suizidalität eine unterstützende Wirkung der Psychotherapie und Pharmakotherapie durch Bewegungstherapie nachweist. Die Idee entstand bei gemeinsamen Film-Deharbeiten zum Thema „Alpen und Suizid“ von Dozent Reinhold Fartacek und Reinhold Messner auf dem Rauriser Sonnblick. Die veröffentlichte wissenschaftliche Studie „Physical exercise through mountain hiking in high-risk […]


“Burnout” ist eines der diagnostischen Modeworte der letzten Jahre, und von daher nicht ganz überraschend stiegen die Zahlen der entsprechend diagnostizierten Patienten exorbitant an – deutlich stärker, als Faktoren wie “schwierige Wirtschaftslage” oder “gestiegener Druck am Arbeitsplatz” dies erwarten lassen würden. Dies läßt die Vermutung zu, dass es sich häufig um Verlegenheitsdiagnosen handelt, welche dann […]


Hatten Sie kürzlich mit jemandem Kontakt, der völlig die Kontrolle über sich verlor? Bei Kindern und Jugendlichen werden Verhaltensmuster, die die sozialen Normen oder die Grenzen der anderen verletzen, als “Verhaltensstörungen” bezeichnet. Ich halte diese Begriffswahl an sich für problematisch, denn denn wer dürfte sich schon anmaßen, “korrektes” Verhalten zu definieren? In der Fachwelt jedoch […]


Ich habe im Laufe der Zeit Kennziffern zum Thema “Suizid” zusammengetragen – hier finden Sie eine Kompendium davon, gewissermaßen eine Übersicht über die derzeit bekannten Zahlen, Daten und Fakten zu diesem Thema. Häufigkeit Nach Schätzungen stirbt jährlich eine Million Menschen durch Suizid, das entspricht einem alle 40 Sekunden – tatsächlich dürfte diese Zahl aber sogar […]